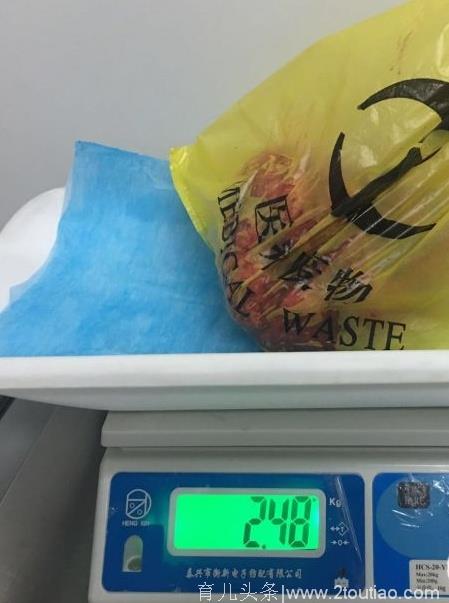
切除下来的肌瘤
2017年5月26日白桂芹教授团队与周围血管科田红燕教授团队、麻醉科王伟副教授团队、泌尿外科张越副教授、新生儿科、产房、介入手术室密切配合,救治一名妊娠合并巨大子宫肌瘤患者王女士,成功切除2.48公斤的巨大子宫肌瘤、娩出胎儿,既做到了母子平安又解除了患者病痛。
二胎政策放开后,36岁的王女士也渴望拥有一个健康可爱的二胎宝宝。虽然孕前就发现患有子宫肌瘤,当时瘤体直径约5cm,而且生第一胎时是剖宫产,王女士在发现自己再次怀孕后,迎接新生命的憧憬还是战胜了对疾病的恐惧,她决定生下这个孩子。王女士确认怀孕后辗转了多家当地医院,监测胚胎发育和子宫肌瘤的变化情况。在妊娠3月余时,子宫肌瘤直径达到了12cm,当地医院束手无策,建议她到上级医院就诊。王女士在被多家医院婉拒之后,来到了白桂芹教授门诊,白教授进行了仔细问诊和查体,结果不容乐观。3月23日我院门诊B超显示子宫肌瘤已经达到了14.8X12.0cm。当时王女士已经怀孕28周了,继续妊娠或者终止妊娠都存在巨大的风险。在与王女士及家人充分沟通后,白教授决定与王女士同心协力为新生命保驾护航。此后,王女士定期在白教授门诊产检,白教授严密监测着胎儿的发育情况和王女士的子宫肌瘤病情,耐心、细心地向王女士交代各种注意事项和孕期保健知识。
5月23日,王女士再次就诊于白教授门诊,白教授发现已经妊娠37周的王女士出现了胎儿窘迫的现象,立即安排她住院观察。入院后B超提示巨大的子宫肌瘤几乎占据了王女士的整个盆腔,将胎儿高高地挤入了腹腔,而且胎位是横位。这就意味着继续妊娠过程中,肌瘤长在前次剖宫产瘢痕部位,随着瘤体的增大随时有可能造成瘢痕部位的破裂,但是由于肌瘤的存在,又无法应用常规的B超监测方法了解瘢痕的情况,妊娠风险极大;终止妊娠时必须切除子宫肌瘤才能打开胎儿娩出的通道,可是即使建立了通道,横位胎儿的分娩也是产科一项高难度的手术操作,胎儿损伤、窒息的风险很高。这真是屋漏偏逢连夜雨!白教授率领团队成员王慰敏副教授、冀静主治医师、庆蕊医师、王玉明医师、赵丽宏医师、余洋硕士一方面处理胎儿窘迫,一方面充分评估王女士病情、研究制定周详的手术方案。
经过两天的治疗,胎儿窘迫的情况有所改善,但是王女士仍然感觉胎动异常。在与王女士及家属充分说明情况后,白教授当机立断决定终止妊娠。手术前与周围血管科田红燕教授团队沟通,制定了剖宫产术前腹主动脉球囊置入、术中阻断血流、减少出血的产科与介入镶嵌式治疗方案;与麻醉科王伟副教授团队沟通,由王教授团队进行全麻、有创血压监测、中心静脉置管等精准麻醉支持;由于子宫肌瘤巨大,与输尿管、膀胱关系密切,术前联系了泌尿外科张越副教授,术中由张教授对泌尿系统情况进行评估,将副损伤发生率控制到最小;由于手术采用全麻,麻醉时间越长,发生新生儿呼吸抑制的几率越大大,然而由于必须剥除肌瘤才能娩出胎儿,体积巨大的肌瘤剥离的难度很大,为了降低新生儿呼吸抑制的危险,肌瘤剥除必须做到迅速而又精细,同时术前与新生儿科充分交待病情,新生儿科医生严阵以待。
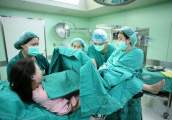
5月26日,手术如期进行。王女士先在介入手术室由周围血管科马强主治医师进行了局麻下腹主动脉球囊置入。回到产房手术室后,王伟副教授完成各项有创和无创监测、监护准备后对王女士进行了全麻。白桂芹教授带领王慰敏副教授、马志华住院总医师精心分离,进行了瘤腔内子宫肌瘤剥除并送术中冰冻,然后破膜,白教授实施内倒转术调整胎位后以臀位娩出一男婴,新生儿评分良好,哭声响亮,体重2.55公斤。胎儿娩出后周围血管科医师间断充盈腹主动脉球囊,阻断血流,白教授仔细检查创面,张越副教授检查膀胱和输尿管完好无损,白教授严密缝合子宫切口和瘤腔,冰冻回报为良性,手术顺利结束。看到王女士平安出室,大家都松了一口气。这时参观手术的一位医生说,子宫肌瘤2.48公斤,新生儿2.55公斤,瘤子快跟娃一样重了呀!
术后,白教授制定了抗感染、促宫缩、防止下肢静脉血栓形成等一系列术后治疗方案,帮助王女士成功避免了产后出血、术后感染、血栓形成等并发症。术后病理报告确定王女士患的是平滑肌瘤伴局灶区梗死,切除的肌瘤体积达到了24cmX12cmX18cm,大大超出了直径10cm的巨大子宫肌瘤诊断标准。王女士于6月5日开心地抱着儿子出院了。王女士一家人在和和美美享受天伦之乐的同时,对白桂芹教授和一附院各团队专家充满了感激,是白教授的妙手仁心和一附院各团队的协作努力帮助王女士迎来了健康的二胎宝宝、去除了病患、保全了子宫。





-xQ.jpg)
-育儿头条(www.2toutiao.com)-xl.jpeg)