今年36岁来自潮州的产妇杨女士
日前经历了一场“生死劫”,
在自然分娩过程中出现胎盘早剥,
迅速转为剖宫产时,
大量出血让经验超过30年的医生
也坦言“有些不淡定”了。

经过医院产科、麻醉手术科、新生儿科多科室合力抢救,从开始切皮到胎儿娩出,仅仅用了2分钟的时间,医生团队在产房内跑赢了死神,迎来了一个3.08kg的健康女宝宝。目前,杨女士母女已顺利出院。
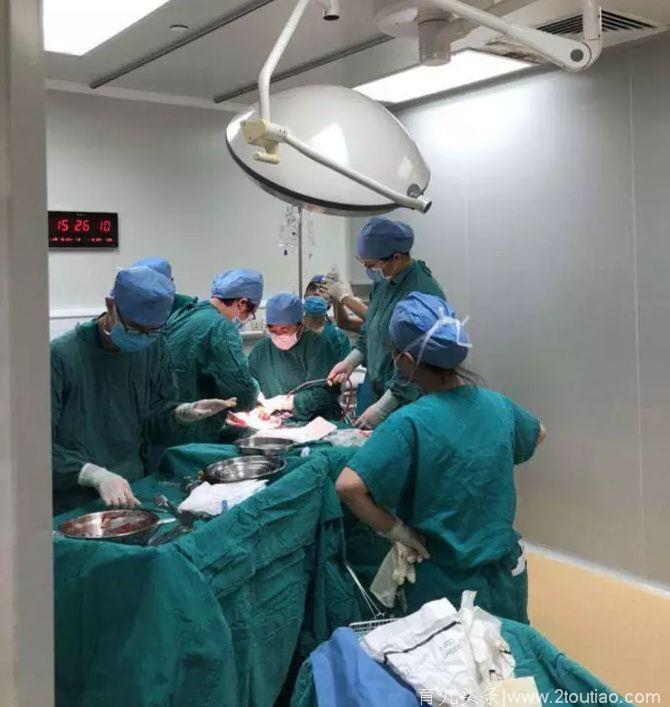
产房内争分夺秒
高龄产妇:怀孕之路历经"坎坷"
来自潮州的杨女士,今年36岁,是一位高龄孕妇,结婚多年来,怀孕之路十分不顺畅。在经历这次生下头胎的“生死劫”前,她已遭遇过葡萄胎、早孕流产及孕6月死胎等不良孕产史。去年,在医生帮助下,杨女士再次成功怀孕,孕期还历经先兆流产、先兆早产及母胎血型不合等种种波折,好不容易终于到了孕37+周的节点,可以启动待产模式了。
看着这次的宝宝停留在肚子里这么长时间,杨女士觉得跟这个生命是有缘分的。然而,她不知道,在生产过程中,将与宝宝一起共同经历一次“生死劫”,才能迎来这个新生命的出现。
出于对自身状况和生产安全的考虑,孕37+周的杨女士日前来到中山大学附属第六医院待产。因超声提示胎儿大脑中动脉峰值流速异常,考虑胎儿可能存在贫血,为了保障胎儿安全,经过慎重考虑,中山六院产科高羽主任、周兰萍副主任均建议产妇计划分娩。
经过充分评估有阴道分娩条件,当晚放置宫颈球囊促宫颈成熟,次日人工破膜、静滴缩宫素引产,产程进展正常,胎头下降正常,持续的胎心监护显示胎儿心率在正常的范围。
突发险情:与死神的20分钟竞赛
即使是对于经验丰富的医生来说,产房是“风云变幻”的。当宫口开到一半(5cm)时,一直在床边守护的助产士范山山监控发现胎监突然不能显示胎心率,产妇阴道流血量增多,当即呼唤医生行床边超声检查。
检查发现,胎儿心率低至50次/分。周兰萍凭着丰富经验,立即作出了判断:产妇已经发生了凶险的重度胎盘早剥,“重度胎盘早剥起病急、发展快,处理不及时可危及产妇及胎儿生命!”
此时此刻,帮助产妇娩出胎儿刻不容缓,医生团队启动快速应急预案,实施就地剖宫产。在切开子宫的一瞬间,大量血块与鲜血奔涌而出,面对这千钧一发的状况,即使已有30年丰富从医经验的周兰萍也坦言“有些不淡定”。医生发现,一半的胎盘在子宫内已经处于剥离的危急状态,再晚一会,后果不堪设想。
在医生冷静操作下,从切皮到娩出宝宝宝宝,仅仅用了两分钟,随着响亮的哭声在产房中回荡,听着生命的哭喊,杨女士喜极而泣,全场医护人士并不敢放松警惕,产妇宫腔内还有活动性出血,需要立刻处理,经过仔细清除植入的胎盘组织和缝扎止血,杨女士的生命体征随即平稳。
手术结束那一刻,抢救团队所有医护人员终于长舒一口气,从发现胎心变慢,产科医师快速诊断,快速决策,家属谈话、开通绿色通道、麻醉再到命悬一线的宝宝紧急剖宫产娩出仅20余分钟,其中切皮到胎儿娩出,仅用2分钟,时间虽短,却揪人心弦,他们终于在死神面前跑赢。
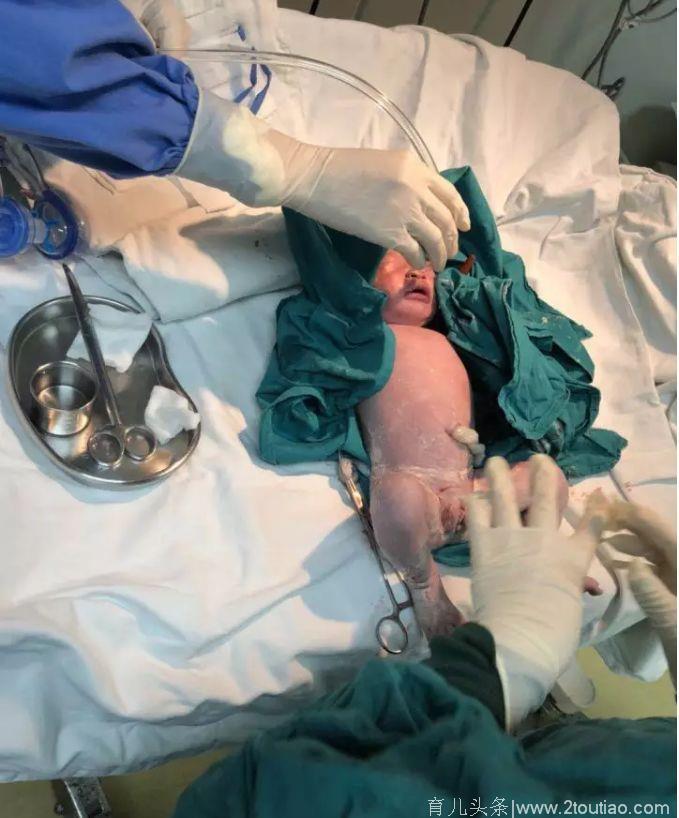
来之不易的新生命
胎盘早剥有多凶险?容易"大小不保"
胎盘早剥有多么凶险?为何在自然分娩的时刻立刻转战剖宫产?从剖皮到娩出这两分钟的生死时速为何如此关键?
参与抢救的医生周兰萍介绍,胎盘早剥的发生率很低,为0.46%-2.1%,但是一旦发作危及母儿的生命安全,杨女士的情况是重度胎盘早剥,是严重威胁母儿生命的产科急症。
据介绍,妊娠20周后或分娩期,正常位置的胎盘在胎儿娩出前,部分或全部从子宫壁剥离,称为胎盘早剥。
“宝宝在妈妈肚子里依靠胎盘获得营养和氧气供应,排出代谢产物。胎盘和母体剥离,就像大树被连根拔起,宝宝没办法获得氧供,还会出现失血,可能重度窒息、甚至胎死宫内,其围产儿死亡率高达11.9%,比非胎盘早剥高25倍。”周兰萍表示,“另一方面,产妇也有大出血、休克、凝血功能障碍的风险。”
周兰萍指出,胎盘早剥一旦确诊,必须及时终止妊娠。重度胎盘早剥,特别是初产妇不能在短时间内结束分娩者,需要及时剖宫产,不论胎儿是否存活。因此,一旦判断胎盘早剥,必须分秒必争,抢救胎儿和产妇。
周兰萍提醒,准妈妈们发现怀孕后,一定要进行系统正规的产检,有高危因素的孕妇还要适当增加产前检查的次数。如发现胎动异常、腹痛、阴道流血等症状时应立即就医,丝毫不能抱着侥幸心理,千万不能耽误。



-s6.jpg)
-V9.jpg)
-qr.jpg)

