十月怀胎,凶险性前置胎盘就像一枚定时炸弹,在孕晚期和分娩时随时考验着准妈妈,特别是二胎妈妈的生死。近日,32岁的二胎妈妈宋女士因凶险性前置胎盘紧急在广东省第二人民医院分娩,经该院产科、介入、麻醉等多科室通力合作抢救协助配合下,母子转危为安。

二胎妈妈怀孕35周反复出血竟是胎盘跑到了膀胱
今年10月,怀孕35周多32岁的宋女士,因为阴道反复出血1个多月,住进了广东省第二人民医院。2016年,宋女士因为“胎膜早破”剖宫产生下了大宝。这次怀孕后,宋女士凭着经验觉得一切正常就没有太过关注。
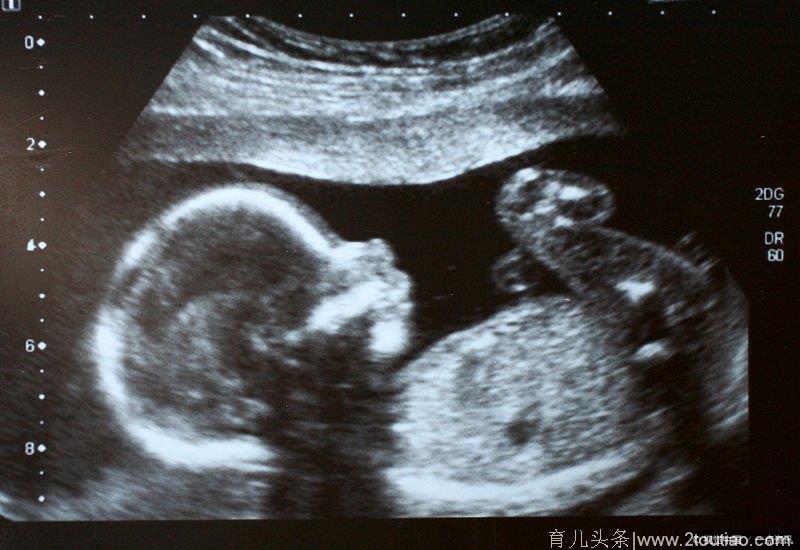
在宋女士孕30周左右时,开始反复出现少量阴道流血,B超提示有前置胎盘的风险。来院后,经B超及MRI进一步检查,经过综合判断,产科吕小燕主任医师考虑宋女士有可能是要比普通的前置胎盘危险得多的——胎盘子宫膀胱植入。
在常人看来,可能并不懂得这样的检查结果意味着什么,而在产科医生眼里,凶险性前置胎盘伴胎盘植入是有剖宫产史、前置胎盘且胎盘附着于子宫疤痕伴胎盘植入,属于产科的重症,风险很大。
据吕小燕介绍,“凶险性前置胎盘”本就是妊娠过程中最危险的情况之一,而前置的胎盘冲破子宫瘢痕,还跟膀胱外壁“长”到了一起,也就是胎盘子宫膀胱植入,更可谓是“险之又险”。
吕小燕解释,在这种情况下,要把胎盘从子宫瘢痕和膀胱里剥离出来,极易引起难以控制的大出血。出血量大面临着休克、子宫切除,甚至危及孕产妇的生命,在过去孕产妇死亡率达80%,随着产科急救技术的提高,但目前的死亡率也在10%-20%,“有效的减少出血及止血是关键”。

多科协作成功化解穿透性胎盘植入凶险
为了确保安全,产科会同泌尿外科、ICU、麻醉科、输血科、介入科等进行了全院讨论,各科室共同为手术保驾护航。经过研讨,大家为宋女士制定了一个最优的治疗方案:先行剖宫产术,力求止血保子宫,但做好全子宫切除和膀胱修复的准备。
全院的多科会诊决定,为更好的控制术中出血,介入科提前为宋女士做了腹主动脉临时球囊导管置入术,用于在手术中阻断血流,尽可能的减少出血。
做好了准备,手术按计划进行。吕小燕在进入腹腔后见到的是宋女士的盆腔大面积的广泛粘连,腹膜层与子宫前壁、膀胱顶部紧紧粘在一起。“胎盘完全穿透了子宫,而且还侵犯了膀胱”,情况比在全院会诊预计的情况更为严重。
尽管术前已经做足了周密的准备,但宋女士的情况确实是异常严重,胎盘穿透性的植入组织,在胎盘剥离过程中,因为黏连的异常紧密,仍出血不止,在出血3000ml的情况下,宋女士最终母子平安,手术成功。
剖宫产后的二胎妈妈应着重注意剖宫产
生二胎已经成了主流,吕小燕提醒,剖宫产后再孕,容易发生前置胎盘,有时候会合并胎盘植入,剖宫产的次数越多,胎盘植入的发生率越高。如果胎盘正好长在原先剖宫产的子宫切口处,这种情况很凶险,叫做凶险性前置胎盘。
一旦出现这种情况,胎盘不断增大,胎盘组织很可能会透过原先的切口不同程度地侵入子宫肌层,出现胎盘植入。可出现严重产后出血、休克,以致子宫切除,严重者患者死亡,产褥期感染的概率也增高。“一般的只是胎盘粘连,如果是穿透性胎盘植入就有相当大的风险了。”吕小燕表示。
二胎妈妈要如何预防像穿透性胎盘植入这样的严重产科并发症。吕小燕提醒,首先是第一胎时无特殊情况不应主动选择剖宫产。如果是首胎已经剖宫产,再次怀孕的早孕期应该重视产检,及早做个B超,如果发现胚胎正好种植在剖宫产的子宫切口上,那么这个“二宝”最好住院刮掉。对于中晚期发现的胎盘附着于切口部位的孕妇,此时发生穿透性胎盘植入的风险很高,应及时选择条件成熟的三甲医院准备生产,避免出现危险。


-Dy.jpeg)
-FQ.jpg)

